介绍
食管一般是指从喉咙下方的(颈部)开始到胃部为止的细长管状器官。食管壁由黏膜层、黏膜肌层、黏膜下层、固有肌层、外膜组成。管壁最内层的黏膜被覆复层鳞状上皮,食管癌则在这一层黏膜上发生。日本人90%以上的食管癌都属于该类型(鳞状上皮癌),发病人多数为60~70岁的男性。
除此以外还有一种被称为腺癌的食管癌。该食管癌日本人发病率较少(10%以下),而欧美人则高达60~70%左右,其中男性白人有着增长的趋势。而腺癌又被认为与Barrett食管有着密切联系。Barrett食管是由胃酸逆流导致的食管黏膜反复发炎,从而引起食管黏膜与胃黏膜发生转变的一种现象。随着生活方式的欧美化,在日本此案例也会逐渐增加,这一点值得关注。
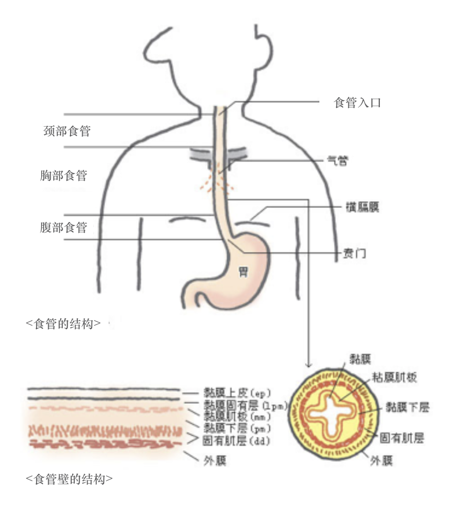
占据部位
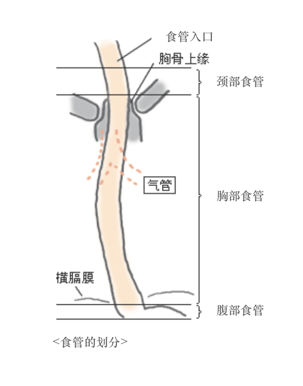
食管癌在诊断、治疗过程中一般会被分为食管入口至胸部的「颈部食管」「胸部食管」,胸部到食管与胃相接处的「腹部食管」三大部分。而腹部食管又被细分为上部、中部、下部三个部分。癌症对食管壁浸润最严重的部位被称之为主要占据部位。另外,8成以上的食管癌都发生在胸部食管。
癌症占据部位的诊断,对手术时需切除的范围的确定、转移性淋巴结的清扫部位确定等都起着决定性作用。
肉眼分类
对食管癌一般以内镜诊察以及X光检查的方式进行肉眼性分类。
局限在食管壁黏膜下层以内的癌一般被称为「浅表型」、越过固有肌层的被称为「进展期」。而表浅型中,局限在黏膜层内并且没有发生淋巴结转移的食管癌一般被定义为早期食管癌。
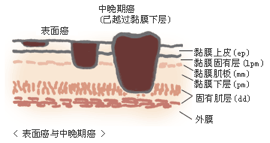
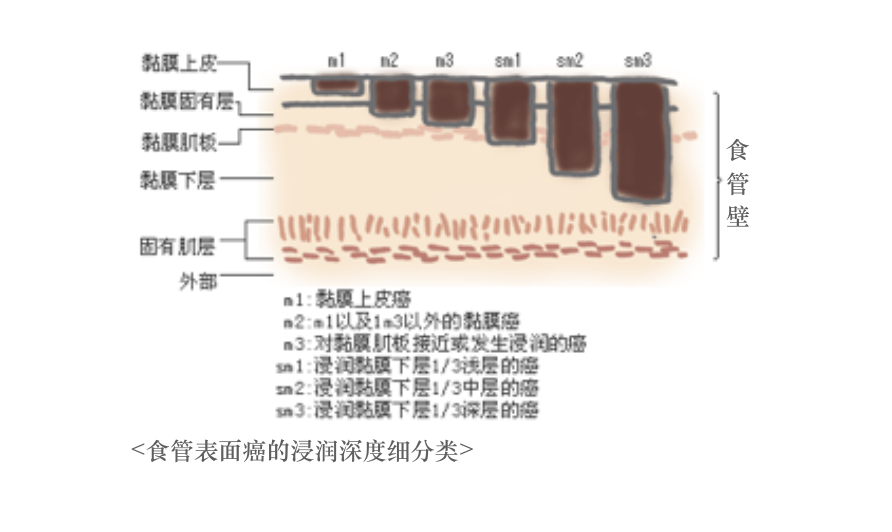
按照浸润深度分类
癌在扁平上皮发生后会逐渐开始向黏膜下层、肌层乃至周边器官扩散。衡量浸润深度的则被称为壁浸润深度。据悉,壁浸润深度越深,发生淋巴结转移的可能性也会越大。掌握浸润深度,可以说已成为判断之后的治疗方法的主要参考因素。
食管壁浸润深度作为衡量癌症的浸润程度的主要标记,一般被分为8个等级。易发生淋巴结转移是食管癌的主要特征之一。即便同样的浅表癌,已深入到黏膜下层的癌症往往发生淋巴结转移的可能性都比较大。
病理学组织分类
将切除下来的食管癌切片放在显微镜上进行观察对比后,依照组织学的类型对其进行性质上的分类。
食管癌一般被大致分为发生于黏膜上的恶性上皮性肿瘤和平滑肌肉瘤等恶性非上皮性肿瘤两大类型。其中恶性上皮性肿瘤中,具有代表性的疾病有鳞状上皮癌、腺癌、 未分化型癌等。据悉在患有食管癌的日本人中,90%以上的患者都属于鳞状上皮癌。
转移
癌症转移作为癌症的一种特征,其主要有淋巴道转移、 血道转移等几种类型。
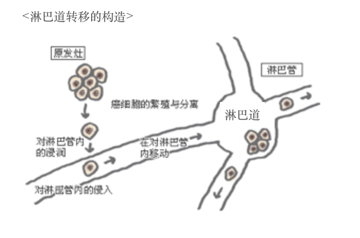
淋巴结道转移:
淋巴结道转移是指癌细胞随着淋巴腺从产生部位转移到淋巴结后开始繁殖的一种现象。由于癌细胞向淋巴结移动频率相对较高,因此在切除癌病灶的同时,是否能够将周边的淋巴结切除干净,才是有效防止癌症复发的关键所在。
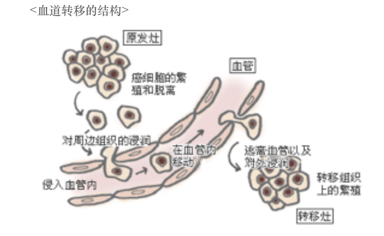
血道转移:
血道转移是指游离于血液中的癌细胞随着血液的流动漂流到其他脏器后进行繁殖的一种现象。至于如何判断被转移的脏器则主要根据血液的流向而定。
向食管外转移的结构:
淋巴结道转移不局限于病灶附近,向淋巴结、肝脏、肺、骨头、皮肤、大脑等离食管相对较远的脏器官发生转移几率相对较大则是食管癌的主要特征。因此当发生胸部食管癌时则需要对大面积的淋巴结进行(清扫)治疗。
其次,由于与气管及肺静脉相邻在相对较窄的空间里,导致极其容易发生癌对气管、支气管的浸润,故需要通过支气管内镜诊察等方式密切观察其的状况。
症状
由于食管是食物的通道,所以食管癌的症状大多是在食物通过时出现的症状。一般情况下,我们在日常生活中很少会感觉到食物通过食管。
食管癌初期是没有症状的,但随着癌症的发展,就会开始出现吞咽时有刺激感、刺痛感及梗阻感等主观症状。
需要注意的是哽噎感。有哽噎感时,水分可以通过,但固体则难以通过。随着病情的发展,食管内径会变窄,即便细嚼慢咽仍会有哽噎感,还会出现呕吐的现象。不过,有哽噎感并不一定都是食管癌,也可能属于其他食管疾病,因此需加以注意。
当癌症进一步浸润到食管周围的肺、气管及胸椎时,会出现胸痛及声音嘶哑、咳嗽、血痰、胸闷。









